Magyarországon évente kb. ezren veszítik el látásukat a cukorbetegség szemészeti szövődményei miatt. Ezzel a diabétesz hazánkban a vakság második leggyakoribb okának tekinthető. A cukorbetegség legriasztóbb és leggyakrabban vaksághoz vezető szövődménye a diabéteszes retinopátia.
A diabétesz szemészeti szövődményei relatíve gyakran vezetnek a legsúlyosabb szemészeti következményhez, a látás megromlásához, vagy akár elvesztéséhez is. Ausztráliában egy 1997-ben készült tanulmány adatai szerint diabéteszes betegekben a retinopátia (azaz a retina diabétesz okozta elváltozása) előfordulásának gyakorisága 21–36%, a látásromlással járó retinopátiáé pedig 6–13% közötti értéket tesz ki. Az 1998-ban lezárult Wisconsin Epidemiologic Study of Diabetic Retinopathy szerint a diabétesz mellitus 30 éves fennállása után csaknem minden betegben kialakul a retinopátia diabetica valamilyen formája, és a 65–74 év közötti diabéteszes betegek 14–20%-a vak. A retinopátia incidenciája (a vizsgált évben újonnan felfedezett betegek aránya a betegpopulációban) a korábban említett ausztrál diabéteszes betegek között 6–14% volt.
Ehhez hasonló, 16%-os incidencia észlelhető hazánkban is. Az 1996–2000. évekre vonatkozó, négy megyére kiterjedő vaksági statisztikai felmérés alapján, Magyarországon évente kb. 1000 személy veszti el látását a cukorbetegség szemészeti szövődményei miatt. Ezzel a diabétesz hazánkban a vakság második leggyakoribb okának tekinthető. A probléma súlyosságát jelzi, hogy a cukorbetegség eredetű vakság száma hazánkban egy 2005-ben készült tanulmány tanúsága szerint enyhén növekvő tendenciát mutatott. A diabétesz mellitusz szemészeti jelentőségét tehát kiemeli, hogy ez a leggyakrabban vaksághoz vezető szisztémás betegség. A szemészeti tünetek többsége az ún. mikroangiopátia (a szervezet kisereinek bántalma) következménye. A cukorbetegség legriasztóbb és leggyakrabban vaksághoz vezető szövődménye a diabéteszes retinopátia. Jelen írásunkban erre helyezzük a fő hangsúlyt, de érdemes áttekinteni a diabétesz egyéb más szemészeti tüneteit és szövődményeit is, mivel ezek is jelentősen befolyásolják egyes esetekben a betegek életminőségét.
A diabétesz szemészeti szövődményei
 Szemgolyón kívüli szövődmények
Szemgolyón kívüli szövődmények
- Szemhéjak: szemhéjgyulladás, koleszterin felhalmozódás a szemhéjbőr alatt
- Külső szemmozgató izmok: a III. és a VI. agyideg bénulása
- Szemüreg: mucormycosis (egyfajta súlyos gombás fertőzés)
- Kötőhártya: értágulatok a kötőhártyán
Szemgolyót közvetlenül érintő szövődmények
- Szaruhártya: csökkent érzékenység, nehezen gyógyuló hámhiány
- Elülső szemcsarnok: melanin pigment felhalmozódás
- Zöldhályog: nyitott zugú zöldhályog gyakoribb előfordulása, érújdonképződés következtében kialakuló másodlagos zöldhályog
- Írisz: érújdonképződés az íriszen (súlyos késői szövődmény, előfordulása 0,25–10%)
- Sugártest: akkomodáció (közelre való fókuszálás) romlása
- Szemlencse: átmeneti rövidlátás, időskori szürke hályog korai jelentkezése, diabéteszes „hópehely” szürke hályog kialakulása
- Ideghártya: retinopátia diabetica
- Látóideg: elülső iszkémiás optikusz neuropátia (kis tápláló erek egyidejű elzáródása), a látóideg akut ödémája
Amint azt korábban említettük, a diabéteszes retinopátia idővel, változó mértékben gyakorlatilag valamennyi betegben kialakul. Mivel a szemészeti leleteken – ambuláns leleten, zárójelentésen – gyakran csak az egyes betegségformák latin diagnózisa szerepel, ezért ezeket csak részben magyarítjuk, viszont igyekszünk pontosan megmagyarázni, leírni őket.
A diabéteszes retinopátia stádiumai
1. Praeretinopátia
Első stádium. A tipikus szemfenéki elváltozások kialakulása előtt úgynevezett praeretinopátiás elváltozások lépnek fel a retinában, amelyek elsősorban a vérellátás hemodinamikájának megváltozását, illetve az érfal elváltozását jelentik, és megbontják a vér-retina gát épségét.
2. Enyhe, illetve mérsékelten súlyos nonproliferativ vagy háttér-retinopátia
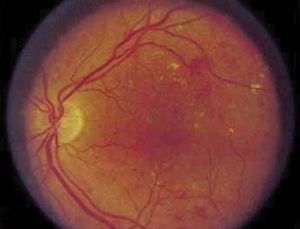
1. ábra Nonproliferativ diabéteszes retinopátia. Mikroaneurizmák, kevés pontszerű és tócsás vérzések a retinában, sárga foltokként előtűnő kemény exszudátumok láthatók.
A második, ún. érújdonképződés – azaz proliferációmentes stádium alapjelenségei a retinális mikroaneurizmák (apró érkiboltosulások), az intraretinális (retinán belül elhelyezkedő) vérzések, a kemény exszudátumok (zsír- és koleszterin tartalmú beivódások a retinában), a puha exszudátumok (gyapottépés-szerű gócok, amik retinális idegrost mikroinfarktusnak felelnek meg), és a retinális ödéma (1. ábra).
3. Praeproliferativ retinopátia (súlyos nonproliferativ retinopátia)
Harmadik stádium. Az iszkémia (csökkent vérellátás) fokozódásával a 2. stádiumban észlelt tünetek száma és szemfenéki kiterjedése nő, és átlépi azt a határt, amely fölött már súlyos nonproliferativ retinopátiaként definiáljuk (4:2:1-es szabály):
- 20-nál több intraretinális vérzés a négy retinális kvadráns mindegyikében, vagy
- gyöngyfüzérszerű vénák kettő vagy több kvadránsban, vagy
- kifejezett IRMA (intraretinális mikrovaszkuláris abnormalitás) egy vagy több kvadránsban.
A diabéteszes retinopátia első három stádiuma, ha nem jár együtt jelentős sárgafolt (macula lutea) érintettséggel, akkor relatíve kevésbé rontja le a látást, és gyakran csak egy rutin szemészeti vizsgálat során derül ki a baj.
4. Proliferativ retinopátia
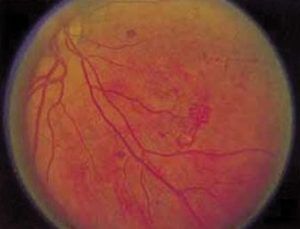
2. ábra Érújdonképződés a retina síkjában a középperifériás retinán („csodarece” forma).
Negyedik stádium. Neovaszkularizációval (érújdonképződéssel) járó stádium, melynek lényege, hogy a retina tartós iszkémiájára a szervezet kóros választ ad: új, a normálisnál sokkal törékenyebb falú ereket fejleszt ott, ahol eredetileg nem kellene, hogy erek legyenek. Az érújdonképződés leggyakrabban a papilla (látóidegfő) területéből indul ki, de bárhol máshol is kialakulhat a retinán (2. ábra).
A neovaszkularizáció futhat a retina felszínén vagy kiemelkedhet annak síkjából, és betörhet az üvegtestbe. Az érújdonképződést előbb-utóbb kötőszövetes burok, ún. fibrovaszkuláris proliferáció fogja körülvenni. Mind az érújdonképződésből, mind a fibrovaszkuláris proliferációból igen könnyen üvegtesti vérzés alakulhat ki, ami azonnali súlyos látásromlást okoz.
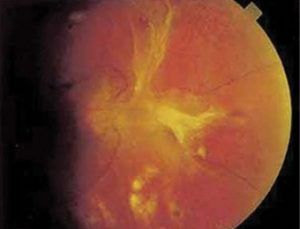
3. ábra A fibrovaszkuláris proliferáció kötegei sátorszerűen elemelik a retinát alapjáról (tractiós ablatio retinae).
További veszély a fibrovaszkuláris proliferáció zsugorodása, ami húzza, majd előbb-utóbb leválasztja a retinát (tractiós ablatio retinae), és súlyos, sokszor már csak részlegesen visszafordítható károsodást idéz elő (3. ábra). Az alapjáról levált retina a tartós húzás miatt ki is szakadhat, és ezzel kifejlődik az ún. rhegmatogen ablatio retinae (szakadás okozta retina leválás). Az iszkémia nemritkán érinti az íriszt és a sugártestet is (rubeosis iridis, goniorubeosis), ahol a helyileg kialakuló érújdonképződésből szemcsarnok bevérzés indulhat ki, valamint a másodlagos zöldhályog egy speciális formája, az ún. haemorrhagiás glaukóma fejlődhet ki. A csarnokvérzés azonnali látásromlást eredményez, míg a haemorrhagiás glaukóma a magas szemnyomás krónikus, látóideget károsító hatása miatt fenyegeti a látóélességet.
5. Maculopathia diabetica
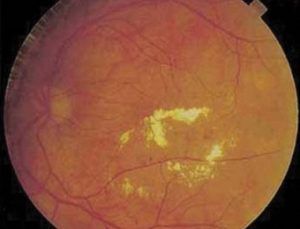
4. ábra Klinikailag szignifikáns makula ödéma, ami a gyűrű formájú, sárga kemény exszudációs gócok által határolt területet érinti. A képen a makula ödéma csak valószínűsíthető, a megvastagodott retinát binokuláris oftalmoszkópiával, FLAG vagy OCT vizsgálattal lehet biztosan felismerni
Nem jelent külön stádiumot. A második stádiumtól kezdve a diabéteszes retinopátia bármelyik stádiumához kapcsolódhat diabéteszes makulopátia (a sárgafolt bántalma), ami makula ödéma vagy iszkémiás makulopátia lehet. A diabéteszes makula ödéma a 2-es típusú diabéteszben gyakoribb, és időseknél ez a látásromlás leggyakoribb oka. Külön kiemelendő az ún. „klinikailag szignifikáns” makula ödéma (CSMO) fogalma (4. ábra), melynek definíciója a következő:
- a retina megvastagodása a sárgafolt érmentes középső területe, a fovea 500 mikronos körzetén belül, vagy
- kemény exszudátumok a fovea 500 mikronos körzetén belül, amennyiben retina megvastagodással járnak együtt, vagy
- legalább egy papillányi területű retinamegvastagodás, amelynek bármely része egy papilla átmérőnyire megközelíti a fovea centrumát.
CSMO fennállása esetén a további látásromlás veszélye jelentős, és ugyanakkor a kockázat lézerkezeléssel csökkenthető. Fontos ezért, hogy ezt az állapotot minden diabéteszes betegnél időben felismerjék.
A diabéteszes makulopátia másik formája az iszkémiás makulopátia, amely az éleslátás területén a kapilláris keringés részleges vagy teljes kiesését jelenti, és irreverzibilis funkciókárosodással jár. Jelen tudásunk szerint ennek a kórformának nincs hatásos kezelése.
(Folytatjuk)
Dr. Vámosi Péter Ph.D.
oszt.vez. főorvos