Az 1-es típusú diabéteszes betegeknek majdnem mindig szükségük van inzulinra, és a 2-es típusú diabéteszesek közül is sokaknak. Az inzulint be kell fecskendezni, szájon át jelenleg nem adható, mert a gyomorban tönkremegy. Jelenleg még tesztelik az inzulin adásának esetleges új formáit, amilyenek például az orrspray vagy a szájon át szedhető forma.
- Vércukorcsökkentő kezelés inzulinnal
- Mitől függ, hogy milyen inzulint kap a diabéteszes?
- Az inzulin készítmények fajtái
- Az inzulinterápia leggyakoribb lépcsői
- Tudástár – Cukorbetegség és inzulinkezelés felnőtt korban

Inzulinterápia – inzulin adagoló penek
1. Vércukorcsökkentő kezelés inzulinnal
Az alább felsoroltaknál magasabb értékek esetén tovább kell lépni a 2-es típusú cukorbetegség terápiában. Általában 5–10 éven át fennálló cukorbetegségnél – ha a tablettás kezelés lehetőségei kimerültek – a kívánt anyagcsere-állapot csupán az inzulinkezelés bevezetésével biztosítható.
Bármely eszközzel való vércukorcsökkentés célja, hogy a vércukorszint:
- éhgyomorra és étkezések előtt: 4–6 mmol/l között,
- evés után 1 órával: 6–9 mmol/l között
- evés után 2 órával: 5–8 mmol/l között maradjon és
- a 3 havonta mért HbA1c-szint 7% alatt legyen.
Az inzulint a bőr alá, a bőr alatti zsírba kell fecskendezni, erre általában a karok, a combok és a hasfal használható. Kis fecskendők és nagyon vékony tűk kifejlesztésével az eljárás már majdnem fájdalommentes. Azok számára, akik a tűket nem képesek elviselni, létezik egy levegőpumpás eszköz, amely az inzulint befújja a bőr alá. Az ún. inzulin tollban egy patronban található az inzulin. Az inzulin toll kényelmesen alkalmazható, főleg olyankor, ha a betegnek otthonán kívül, napközben többször is adnia kell az inzulint. Egy másik elérhető eszköz az inzulinpumpa, mely egy kicsiny tartályból folyamatosan adagolja az inzulint a bőrbe szúrt, kis tűn keresztül. Előre meghatározott időben, vagy szükség esetén bármikor lehetőség van nagyobb adag inzulin befecskendezésére is. Ezzel a módszerrel lehet leginkább megközelíteni az egészséges szervezet inzulin termelését. Néhány betegnek ez a pumpa jobb szabályozást biztosít, míg másokat zavar a pumpa viselése, vagy a tű helyénél seb alakul ki.
Az inzulin három alapvető formában kapható, mindegyiknél más-más a hatás felléptéhez szükséges idő illetve a hatás időtartama. A gyorshatású inzulin, mint amilyen a hagyományos inzulin, a leggyorsabban ható, de legrövidebb hatásidejű készítmény. A liszpro inzulin valamennyi közül a leggyorsabb. A gyorshatású formát azok alkalmazzák gyakran, akik naponta több injekcióra vannak beállítva; az injekciót 15–20 perccel étkezés előtt vagy közvetlenül étkezés után kell adni. A maximális hatását 2–4 óra múlva éri el, a hatástartama 6–8 óra.
A középhatású inzulin (mint az inzulin-cink szuszpenzió, az inzulin lente, vagy az isofán inzulin szuszpenzió) 1–3 óra múlva kezd hatni, maximális hatását 6–10 óra múlva fejti ki, és összesen 18–26 óráig hat. Ezt a fajta inzulint lehet reggel adni, és akkor hatásával lefedi a nap első felét, vagy este, hogy lefedje az éjszakát. A hosszú hatású inzulin (mint a kiterjesztett inzulin-cink szuszpenzió, az inzulin ultra-lente, vagy glargin) nagyon kevés hatással bír az első 6 óra alatt, de a hatásideje hosszú, 28–36 óra.
2. Mitől függ, hogy milyen inzulint kap a diabéteszes?
Az inzulin kiválasztása összetett feladat. A következő tényezőket mérlegeli az orvos, mielőtt eldöntené, melyik inzulinra esik a választása:
- Mennyire képes és hajlandó a vércukorszintjét ellenőrizni és ehhez igazítani az inzulin adagját?
- Mennyire változatos a napi aktivitás?
- Mennyire képes megtanulni és megérteni betegsége lényegét?
- Mennyire stabil a vércukorszint a nap folyamán ill. mennyire ingadozik napról-napra?
A legegyszerűbb eljárás a naponta egyszer adott közepes hatású inzulin. Azonban ezzel a módszerrel lehet a legkevésbé szabályozni a vércukor szintjét, így ritkán ez a legjobb megoldás. Jobb eredmény érhető el, ha kombinálnak két inzulint – egy gyors- és egy közepes hatásút – a reggeli adagban. Ennek az összetételnek a használatához már több gyakorlat kell, de a betegnek jobbak a lehetőségei a vércukorszint megfelelő beállítására. Egy második injekcióban este vagy lefekvés előtt az egyik vagy mindkét inzulin megismételhető.
A legjobb vércukorszint szabályozás általában úgy érhető el, ha egy gyors hatású és egy közepes hatású inzulin kombinációját adják reggel és este, valamint ezen kívül még több alkalommal rövidhatású inzulint a nap folyamán. A beteg inzulinigényének változásához igazítandó a beadott inzulin mennyisége. Annak ellenére, hogy ez a módszer igényli a betegségről a legtöbb tudást és a kezelés részleteire a legtöbb odafigyelést, ma ezt tartják az inzulint igénylő betegek többsége számára a legjobb megoldásnak.
Néhány beteg, különösen az idősebbek, ugyanazt az adag inzulint adják minden nap; mások változtatják a naponta adott inzulin mennyiségét az étrendtől, a testmozgástól és a mért vércukorszinttől függően. Ezen kívül az inzulin igény is változhat, ha a beteg testsúlya változik, ha érzelmi stressz vagy betegség, főleg fertőzés éri.
Az idő múlásával a betegek egy részében inzulinrezisztencia (érzéketlenség) alakul ki az inzulinnal szemben. Mivel a befecskendezett inzulin nem teljesen egyezik meg a szervezetben termelődő inzulinnal, a szervezet az inzulin ellen ellenanyagokat képezhet, amelyek gátolhatják a beadott inzulin hatását, így az ilyen betegnek nagy adagban kell az inzulint kapnia.
Az inzulin injekciók károsíthatják az injekció helyén a bőrt és az alatta fekvő szöveteket. Ritkán felléphet allergiás reakció is fájdalommal és égő érzéssel, melyet aztán az injekció helyén pár órán keresztül bőrpír, viszketés és duzzanat követ. Ennél gyakrabban az injekciók vagy zsírlerakódást okoznak, ezzel a bőr dudorossá válik, vagy zsírpusztulást, amely viszont a bőrön kisebb benyomódásokként ismerhető fel. Ezeknek a szövődményeknek az elkerülésére sok beteg váltogatja az injekció beadásának helyét, például egyik nap a combot, másnap a hasat, harmadik nap pedig a kart használja.
3. Az inzulin készítmények fajtái
Hatáskezdet és hatástartam szerint megkülönböztetünk gyorshatású humán inzulint, ultragyors hatású analóg inzulint, közepes hatástartamú humán NPH inzulint, közepes hatástartamú gyorshatású+ NPH humán keverékinzulint, ultragyors hatású analóg+analóg NPH keverékinzulinokat, hosszú hatástartamú analóg glargin inzulint és hosszú hatástartamú analóg detemir inzulint.
A korábban domináló 10 ml inzulint (1000 E-et) tartalmazó ampullás, tehát fecskendővel adagolható humán inzulinokból 2008-ban már csupán egyfajta gyorshatású, NPH és a kettő 30:70 arányú keveréke van forgalomban.
Az összes többi humán, illetve analóg inzulin patronos kiszerelésű. A patronok 3 ml-t, azaz 300 E inzulint tartalmaznak. A gyártó cégek különbözőképpen nevezik az inzulinpatronokat: penfill, cartridge (ejtsd kártridzs) és patron néven.
Az inzulinok fajtái és sajátosságai
| Kiszerelés (fajta) | Hatáskezdet (perc) | Hatásmax. (óra) | Hatástartam (óra) | |
| Gyorhatású humán inzulinok, étkezés előtt 30 perccel adagolva | ampulla cartrdige penfill | 30-40 | 1-3 | 5-6 |
| Ultragyors hatású analóg inzulinok, étkezés előtt 10-15 perccel adagolva | aszpart inzulin penfill liszpro inzulin cartridge glulisin inzulin patron | 5-15 | 3/4-1,5 | 2,5-3 |
| Közepes hatású NPH inzulinok | ampulla cartrdige penfill | 60-120 | 6-8 | 12-15 |
| Hosszú hatású analóg inzulinok | glargin inzulin patron detemir inzulin penfill | 60-90 45-60 | 10-16 8-12 | 22-24 16-18 |
| Humán gyorhatású és NPH inzulinkeverékek | 30:70 ampulla 30:70 cartridge | 30-40 | 2-8 | 8-12 |
| Ultragyors hatású és NPH analóg inzulinkeverékek, étkezés előtt 10-15 percel adagolva | 30:70 aszpart penfill 25:75 liszpro cartridge 50:50 liszpro cartridge | 10-20 10-20 10-15 | 1-6 | 8-12 |
A következő ábrán a különféle inzulin készítmények hatásgörbéi láthatók
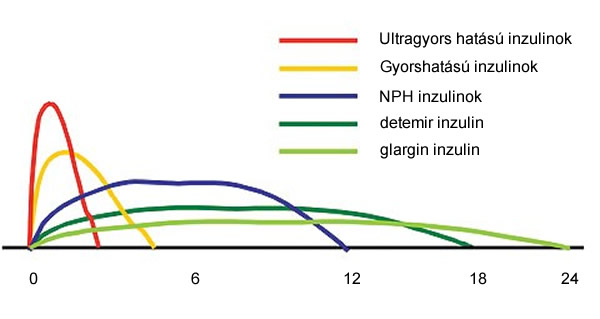
A különböző inzulinok hatásgörbéi
4. Az inzulinterápia leggyakoribb lépcsői
- Nappal tabletta, lefekvés előtt elhúzódó vagy hosszú hatású inzulinkészítmény. 2-es típusú cukorbetegségben az inzulinkezelés első lépcsőjét képezi. Mellette a korábbi kombinált tablettás kezelés folytatandó. A lefekvés előtt adott NPH, detemir vagy glargin inzulin adagját fokozatosan kell emelni mindaddig, amíg az éhomi vércukor 4-6 mmol/l közé csökken. Az életvitelt és az étkezést nem befolyásolja.
- Naponta kétszer gyorshatású-NPH kevert humán vagy ultragyors hatású-NPH analóg inzulin adása. A legtöbb esetben 2-es típusú diabéteszben kielégítő eredménnyel alkalmazható. Naponta ötszöri étkezés szükséges.
- Naponta háromszori inzulinadás vagy kevert humán illetve analóg inzulinokkal vagy reggel kevert, vacsora előtt gyorshatású, lefekvés előtt NPH inzulinnal. Utóbbi módszerrel a kora reggeli vércukoremelkedés (hajnali jelenség) sikerrel kivédhető. Napi ötszöri étkezés szükséges.
- Naponta négyszeri inzulinadás (ún. intenzív inzulinkezelés). Lehetséges változatai: naponta háromszor gyorshatású vagy ultragyors hatású analóg étkezési inzulin, naponta egyszer vagy kétszer NPH, naponta egyszer detemir vagy glargin inzulin. E kezelés nagyfokú rugalmasságot tesz lehetővé az életvitelben és a diétában.
Az ampullás inzulinok U-100 jelű inzulinfecskendővel, a patronos inzulinok a gyártó cégek által javasolt pen készülékekkel adagolhatók. Ezek főbb típusai: NovoPen3 (a NovoNordisk inzulinokhoz), HumaPen luxura (a Lilly inzulinokhoz), ill. OptiPen, OptiClick és Autopenek (a Sanofi-Aventis inzulinokhoz).
Az inzulinok adagjait oly módon szükséges a beteg vércukor-önellenőrzése alapján kikísérletezni, hogy biztosítva legyenek a fentiekben közölt vércukorérték.
5. Tudástár – Cukorbetegség és inzulinkezelés felnőtt korban
- – Dióhéjban a cukorbetegségről
- – Vércukoremelkedés és inzulin
- – Hipoglikémia
- – Késői szövődmények
- – A cukorbetegség megelőzése
- – Az inzulinkezelés története I.
- – Az inzulinkezelés története II.
- – Mikor kell elkezdeni az inzulinkezelést?
- – Az inzulin injekció beadása
- – Vércukormérés
- – Inzulinrezsimek I.
- – Inzulinrezsimek II.
- – Inzulinrezsimek III.
- – Intenzív inzulinterápia
- – Intenzív inzulinterápia II.
- – Vércukor-önellenőrzés: vércukor lépcső
- – Diéta és inzulin
- – Fizikai aktivitás
- – Speciális helyzetek
- – Leggyakoribb problémák, hibák
- – Kockázatok, munkavállalás, gépkocsivezetés


Ha sok inzulint adok, hogy normális legyen az értékem, ha kevés inzulint adok, nincs meg a megfelelő cukor érték. Állandó harcban állok a diabetológussal.
A férjem 20 éve inzulinos cukorbeteg. Az elmúlt hetekben tönkrement az inzulin adagoló tolla, de hiába kért a szakorvosától, nem kapott. Állítólag azért, mert nekik nincs. Kérdésem: akkor mégis hogyan lehet hozzájutni? Gyógyszertárban nem árulnak, a gyógyászati segédeszközök boltjában sem kaptunk. Utoljára 7 évvel ezelőtt kapott egy ilyen tollat az akkori kezelőorvosától, de azóta onnan elköltöztünk. Mit tehetünk, ha nem akarunk 20000 ft körüli összegért vásárolni inzulinos tollat? Valaki tudja a választ?
Az 1-es típusú cukorbetegségnek már van gyógymódja, csak a gyógyszergyártó és a forgalmazó cégek vezetői nem szeretnék ha az elterjedne, mert nagy bevételkiesést jelentene nekik. Mint ahogy az egyik legnagyobb amerikai befektetési bank, a Goldman Sachs, The Genom Revolution (A genetikai forradalom) című, 2018 április 10-én megjelent jelentése kimondja: nem jó üzlet az embereket meggyógyítani, több pénzt hoz, ha sokáig kezelik őket.
Kedves Balázs!
Ha ennyire ért orvosszakmai kérdésekhez, akkor kérem olyan kedves és velünk, szakmabéliekkel ossza meg az előlünk eltitkolt tudást. Amennyiben ilyenről nem tud, kérem, a hangulatkeltő alaptalan vagdalózását tartsa meg magának.
Levagy maradva, azt kell mondjam, mert Magyarországon élsz.
A távoli nyugaton teljes biztossággal gyógyítható ez a krónikus betegség.
Ennek ára van, természetesen… viszont nem fogják terjeszteni ennek hírét, főleg nem országunkban!;)