Miért éppen én? – teszi fel magának a kérdést a gyermek. Miért pont az én gyermekem? – kérdezik a szülők. A gyermekkori cukorbetegség diagnózisa minden családot váratlan csapásként, teljesen felkészületlenül ér. Félelem, bizonyos fokú bűntudat és kétségbeesés lesz úrrá a családon. A gyermeket bántja az, hogy ő most már „más” mint a többiek. A szülő pedig elsősorban a miatt aggódik, hogy képes lesz-e megfelelni az új helyzet teremtette feladatoknak.
A gyermek állapotának rohamos javulása az inzulinkezelés elkezdése után, a kezelő orvosok, nővérek, szakdolgozók és dietetikusok megnyugtató szakértelme, segítsége, bátorítása, őszinte együttérzése sokat segíthet a kritikus első napokban. Fokozatosan az életösztönből és szerető szülői gondoskodásból fakadó segíteni akarás veszi át a csüggedés és félelem helyét.
Ettől kezdve már a szülő, a család és a gyermek bevonásával folytatódik az „ellentámadás” a betegséggel szemben. Néhány hét múlva már nyilvánvalóvá válik, hogy megfelelő gyakorlati ismeretanyaggal és tudással ez a harc eredményesen vívható meg és elérhető az a cél, hogy ne a diabétesz uralkodjon rajtunk, hanem mi uraljuk a diabéteszt.
|
Ehhez a küzdelemhez szeretne segítséget adni ez a könyvecske, újrafogalmazva és röviden megválaszolva azokat a legfontosabb kérdéseket, amelyeket a szülők tesznek fel az első hetekben saját maguknak, a kezelőorvosnak, és a szakdolgozóknak.
A rövid bevezető természetesen nem pótolhatja a részletesebb, kimerítőbb kiadványokat, amelyek közül néhánynak a címe és elérhetősége a könyv végén olvasható.
Hálás vagyok Dr. Kozári Adrienne főorvosnőnek a kézirat elkészítésében nyújtott sok segítségéért. Köszönöm továbbá pécsi (Dr. Erhardt Éva, Cvenitsné Árkus Ágnes, Baranyai Dóra) és gyulai (Dr. H. Nagy Katalin, Szabóné Seres Ágnes, Szabó Edit, Stegmajer Mónika) munkatársaimnak hasznos tanácsaikat.
Prof. Dr. Soltész Gyula
egyetemi tanár
gyermekdiabetológus
Az első kérdések
Mi okozza a gyermekkori 1-es típusú diabéteszt?
Sajnos ma még nem tudjuk pontosan azt, hogy mi okozza az 1-es típusú diabéteszt. Jelenlegi ismereteink szerint a genetikailag arra hajlamos egyénekben külső környezeti tényezők egy hosszú, évekig tartó, az inzulin-termelő sejteket megbetegítő autoimmun folyamatot indítanak el. Autoimmunitásnak nevezzük azt a jelenséget, amikor az immunrendszer a szervezet saját alkotóelemeit „idegen testnek” érzékeli, és elpusztításukra törekszik. Az autoimmun betegség gyűjtőfogalom, amelybe különböző betegségek tartoznak. Diabéteszben az immunfolyamat a szervezet sejtjei, szövetei közül a hasnyálmirigy inzulint termelő béta-sejtjeit támadja meg és semmisíti meg.
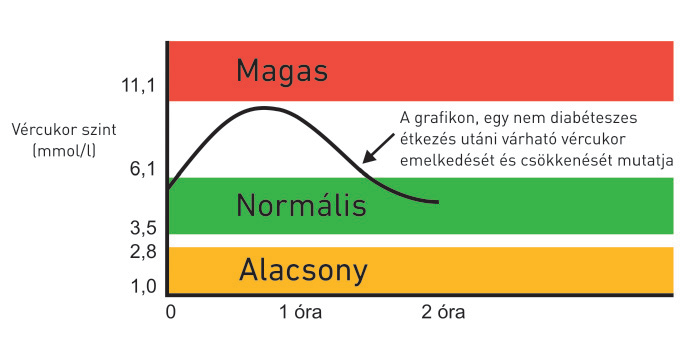
Mi a különbség az anyagcsere-egészségesek és diabéteszesek vércukor-szabályozása között?
A szervezetben a vércukor szintje egy bonyolult, soktényezős önszabályozó rendszernek köszönhetően csak egy szűk tartományon belül változik. Anyagcsere-egészséges egyénekben étkezés után is csak rövid időre és mérsékelten emelkedik meg és még koplalás során is csak kismértékben csökken. A szabályozás legfontosabb hormonális eleme az inzulin, ami a hasnyálmirigy Langerhans-szigetek béta-sejtjeiben termelődik. Az inzulin fokozza a cukor belépését a sejtekbe, és ez által csökkenti a vér cukorszintjét. Az étkezések közötti és az éjszakai periódusban az inzulin-szint alacsony. Szénhidrát dús étkezés után, a bélből felszívódó és az érpályába kerülő cukor megemeli a vér cukorszintjét.
Ezzel párhuzamosan fokozódik az inzulin-termelés, és ennek hatására a vércukorszint ismét a korábbi szintre esik vissza. Az ételek felszívódását követően, az étkezések között és az éjszakai alvás idején az inzulin elválasztás jelentősen mérséklődik (de nem szűnik meg), a vérben az inzulin-szint alacsony.
Diabéteszesekben sajnos ez a finom szabályozás nem működik és az inzulin hiánya miatt a vércukorszint étkezés után jelentősen megemelkedik, és a táplálékok felszívódása (sőt koplalás) után sem tér vissza a normális tartományba.
Mi a gyermekkori 1-es típusú diabétesz kezelésének lényege?
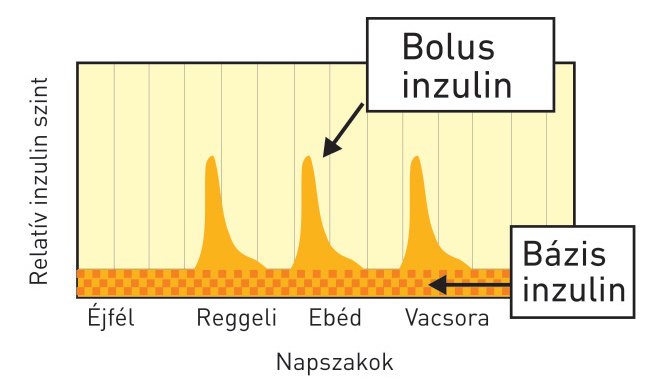
A legfontosabb a hiányzó és az élethez nélkülözhetetlen inzulin pótlása, mégpedig olyan módon, hogy a vérben az inzulin szintje az anyagcsere-egészségesekéhez, a nem diabéteszesekéhez hasonlóan alakuljon. Azaz, étkezéseket követően azok mennyiségével, szénhidrát- és egyéb táplálék-tartalmával arányosan emelkedjen, az étkezések között és az éjszakai alvás alatt pedig alacsony szinten maradjon.
A modern inzulinkezeléssel ezt az étkezések előtt adott „bólus”, és naponta egyszer vagy kétszer alkalmazott úgynevezett „bázis” inzulinnal próbáljuk elérni.
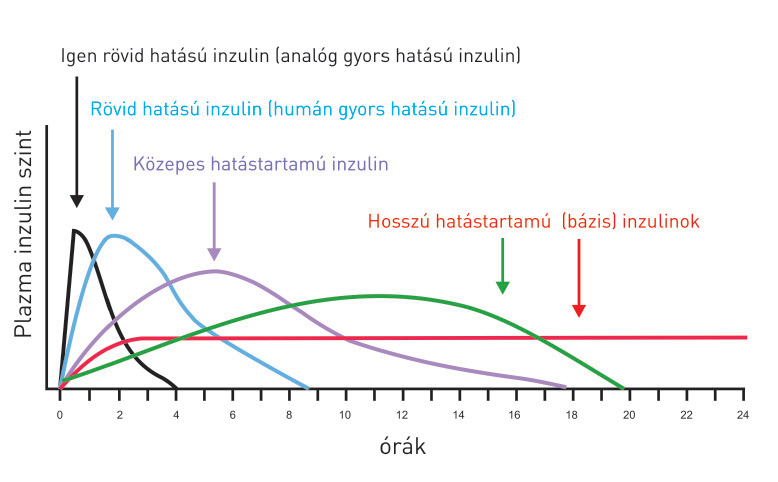
Az inzulint injekciós tűvel juttatjuk a bőr alá, ahonnan az rövidebb-hosszabb idejű felszívódás után a vérbe kerül. Ma már az inzulin-készítmények igen nagy választéka áll rendelkezésünkre. A jelenleg forgalomban lévő mintegy 20 különböző inzulin felsorolása és ismertetése meghaladja e füzet kereteit. Lényegében az inzulinhatás kezdete (a befecskendezés és az inzulin vérbe kerülése között eltelt idő) és a hatás tartama alapján különböznek egymástól. A hatáskezdet alapján gyors és ultragyors hatású inzulinokról beszélhetünk. A hatástartam alapján pedig megkülönböztetünk igen rövid, rövid, valamint közepes és hosszú hatástartamú inzulinokat. A közepes és különösen a hosszú hatástartamú inzulinok hatáskezdete is hosszabb. Ennek illusztrálására az alábbi ábra, illetve rajz szolgál.
A leggyakrabban használatos inzulinrezsimek:
- Napi két alkalommal adott gyárilag előkevert inzulin.
- Intenzív inzulinkezelés: napjában háromszor, a főétkezések előtt adott gyors vagy ultragyors hatású inzulin, és egyszer vagy kétszer alkalmazott bázis-inzulin.
- Intenzív inzulinkezelés inzulinpumpával
A kezelés további fontos része az inzulin-kezelés összehangolása az életmóddal, étkezéssel és testmozgással (lásd később).
Szájon át miért nem adható az inzulin?
A szájon át bejuttatott inzulin túlnyomó többsége a gyomorban elbomlik, hatástalanná válik, mielőtt felszívódhatna. A gyógyszeripar ismételten próbálkozott már olyan inzulinkészítmények kifejlesztésével, amelyek lenyelve is „sértetlenül” a vékonybélbe kerülnek, de ezek felszívódását még nem sikerült egyenletessé, megbízhatóvá tenni.
Hogyan kell beadni az inzulint?
Ma már alig van olyan diabéteszes gyermek, aki az inzulin beadásához a hagyományos fecskendőt és injekciós tűt használná. Túlnyomó többségük félautomata töltőtollakkal, a pen-ekkel adja az inzulint, egy részük pedig inzulinpumpát használ.
A gyermekek által használt pen-ek ugyanazok, amelyekkel a felnőtt korú diabéteszesek adják az inzulint, de a kisgyermekek számára speciális pen-ek vannak forgalomban, amelyekkel fél egység inzulin is pontosan adagolható.
A tű hosszát egyénileg kell megválasztani, mert a túl rövid tű használata esetén az inzulin a bőrbe (helytelen), túl hosszú tűvel pedig esetleg az izomba (helytelen) kerül. Hosszabb tűre lehet szükség nagyobb gyermekeknél és vastagabb bőralatti zsírpárna esetén is. Annak érdekében, hogy a pen-ek esetleges meghibásodása esetén is biztosított maradjon az inzulin beadása, tartalékként ajánlatos hagyományos inzulinfecskendőket is beszerezni. Ezekkel az 1 ml-es űrtartalmú (1ml=100 egység inzulin) fecskendőkkel a legkisebb kimérhető inzulin-adag 2 egység.
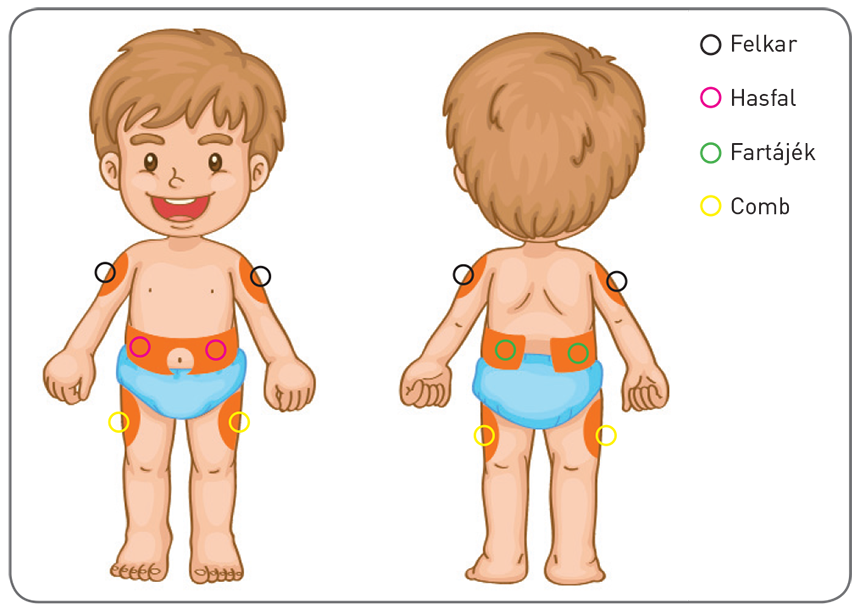
Hová adjuk be az inzulint?
Az inzulint tulajdonképpen bárhová lehet adni a bőr alá. Leggyakoribb beadási helyek a comb, felkar, fartájék vagy a hasfal. A felszívódás a has bőre alól a leggyorsabb.
Az inzulin beadása előtt a bőrt fertőtleníteni nem szükséges.
Fontos, hogy közvetlenül egymás után ugyanoda ne adjunk be inzulint, mert ez „inzulin-csomó” (lipohipertrofia) kialakulásához vezethet. Az „inzulincsomó”-ba beadott inzulin felszívódási üteme pedig megváltozhat, bizonytalanabbá válhat.
Melyik inzulin a legjobb, mennyit, és naponta hányszor kell adni?
Azt, hogy melyik inzulinfajtát, milyen adagban és naponta hányszor alkalmazzuk, sok tényezőtől függ.
Ezek közül néhány fontosabb:
- Életkor
- A diabétesz fennállásának időtartama
- Az életmód sajátosságai (pl. étkezési szokások, testmozgás-sport, iskolai órarend stb.)
- Kitűzött vércukor, ill. glikémiás céltartomány (HbA1c)
- Családi körülmények, pszichés és egyéb tényezők
Az inzulin-kezelés „beállítása” mindig egyénre szabottan történik, a gondozó orvos mérlegelése alapján.
Inzulin-töltőtollal vagy inzulinpumpával érhető el jobb beállítás?
Ez egyénre szabott döntés kérdése, gondos mérlegelést, a kezelőorvossal történő ismételt konzultációt igényel (Pumpa vagy toll? – ez itt a kérdés).
Változik-e az inzulinszükséglet a kezelés megkezdése után?
A napi inzulinszükséglet kezdetben igen jelentős, majd általában néhány hét elmúltával fokozatosan csökken. Az alacsony inzulin szükséglet időszaka hónapokig, szerencsés esetben évekig is eltarthat, kivételesen pedig átmenetileg inzulin nélkül is normális tartományban maradhat a vércukorszint („remissziós időszak”, illetve „mézes hetek”). Sajnos azonban az inzulin igény egy idő után újra emelkedik, majd stabilizálódik, illetve csak a normális gyermekkori növekedéssel járó testsúlygyarapodással arányosan nő. A kamaszkorban az inzulinszükséglet jelentős átmeneti emelkedésével kell számolni.
(folytatjuk)
Prof. Dr. Soltész Gyula