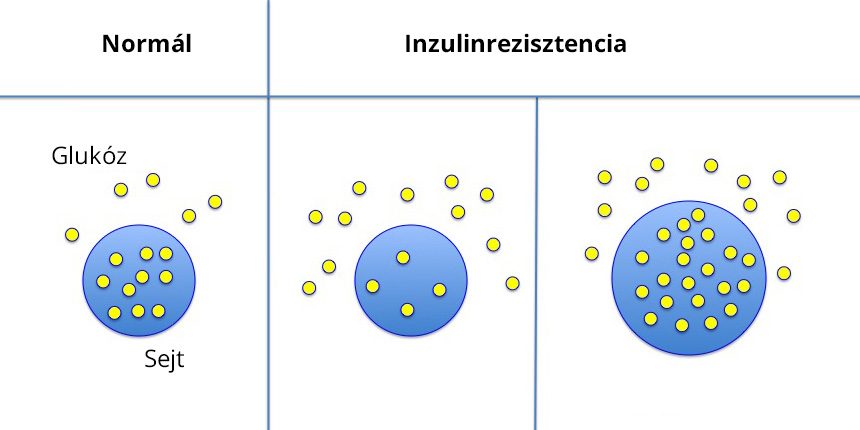
Az inzulinrezisztencia az utóbbi években egyre ismertebbé váló szakkifejezés. Mint ismert, az inzulin a hasnyálmirigy Langerhans-szigetek β-sejtei által termelt hormon, amelynek összetett anyagcserefunkciói vannak, de elsősorban a cukoranyagcserét szabályozza. Inzulinrezisztenciáról akkor beszélünk, ha a normális mennyiségű megtermelődött inzulin kisebb mennyiségű vércukorcsökkentő hatással rendelkezik.
Ez kezdetben nem okoz semmiféle tünetet, mivel a β-sejtek a csökkenő hatást fokozott inzulintermeléssel kompenzálják. Ha nem avatkozunk bele a folyamatba – pl. életmód terápiával (táplálkozás és mozgás összehangolásával) –, akkor a hasnyálmirigyben egy idő után az inzulinelválasztás csökken, ami vércukorszint emelkedéséhez vezethet (1). Az inzulinrezisztenciát csökkent cukorérzékenység követi (ez a cukorbetegség előállapota – prediabétesz), majd kialakul a cukorbetegség. Gyakorlatilag az inzulinrezisztencia a 2-es típusú cukorbetegséget megelőző állapot (2). Ezért is mondják gyakran a cukorbetegség diagnózisa alkalmával, hogy a cukoranyagcsere-zavar már 5-10 éve fennállhat. A genetikai hajlam mellett az inzulinrezisztencia kialakulásában jelentős szerepük van a környezeti tényezőknek is: pl. táplálkozás, mozgás, stressz – olvasható a Magyar Dietetikusok Országos Szövetségének hírlevelében.
TUDTA-E, HOGY
- a hasüregen belüli (sörhas) és májban felhalmozódó zsír tömegével párhuzamosan nő az inzulinrezisztencia
- a metabolikus szindróma (elhízás, magas vérnyomás, magas vérzsír-szintek és cukoranyagcsere zavar – cukorbetegség és előállapotai – együttes előfordulása) kialakulásának, tudósok által feltételezett kiváltója az inzulinrezisztencia
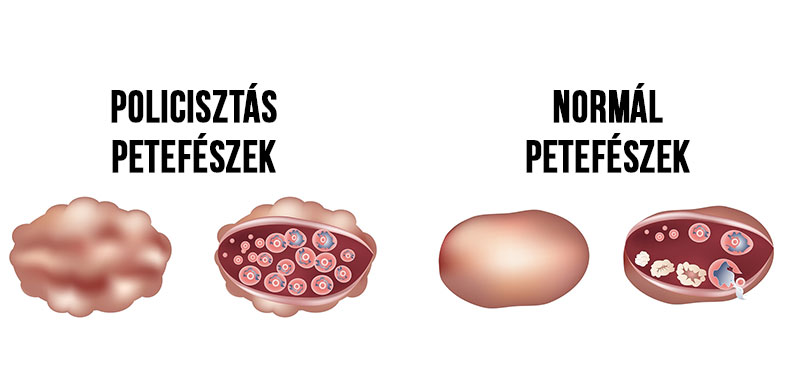
- policisztás petefészek szindróma (PCOS) esetén gyakori (szakirodalom szerint 50-70%-os) az inzulinrezisztencia előfordulása, még normál testtömeg mellett is
- inzulinrezisztencia diagnózisának felállításához nélkülözhetetlen a vércukor vizsgálat, és az ezzel párhuzamosan végzett inzulinszint mérése
X-szindróma, metabolikus szindróma, kardiometabolikus szindróma, metabolikuskognitív szindróma
A XX. század elején is voltak olyan betegek, akiknek egyidejűleg volt magas vérnyomása, cukorbetegsége és köszvénye. Azonban ezeknek a betegségeknek együttes előfordulása az utóbbi évtizedek egyik legnagyobb egészségügyi problémájává vált. A „halálos négyes” tünetegyüttesét – hasi típusú elhízás, magas vérnyomás, cukorbetegség, magas vérzsír-szintek – olykor magas húgysavszint (esetleg köszvény) is kiegészíti. 1988-ban fogalmazták meg először, hogy nem ennyiféle betegsége van a pácienseknek, hanem ez egy betegség, több tünettel. Akkor még X-szindrómának nevezték, majd átmeneti elnevezések (új világ szindróma, halálos négyes szindróma stb.) után metabolikus szindróma néven vált ismertté az ezredfordulón. A szindróma kialakulásában meghatározó szereplő az inzulinrezisztencia, ami inzulinszint méréssel megállapítható már a cukoranyagcsere-zavarok (cukorbetegség és előállapotai) diagnózisa előtt is (3, 4, 5, 6,). A későbbi kardiometabolikus elnevezés arra utal, hogy a tünetek együttes jelenléte különösen magas szív- és érrendszeri kockázatot jelent. A legújabb ismeretek szerint az idegrendszernek (agynak) is jelentős szerepe van a szindróma kialakulásában.
Viszonylag gyakori betegség, Európa lakosságának kb. 20-25%-át érinti, Magyarországon 2-2,5 millió embert.
A betegség kialakulása már hasi típusú elhízás („sörhas”) és magas vérnyomás megállapítása esetén megjósolható. Ezeket a tüneteket tapasztalva érdemes ellenőriztetni a vércukor- és vérzsírértékeket is. Olykor nem elég csak az éhgyomri vércukorértéket megnézni. Érdemes kitölteni a Findrisc kérdőívet a cukorbetegség kockázatának kiderítésére, és ha szükséges, akkor terheléses vércukor vizsgálaton is célszerű részt venni (7). Mivel ebben az időszakban gyakorlatilag tünetmentesek az érintettek, sokan nem veszik komolyan a problémát. Pedig a teljes anyagcserezavar kialakulása megelőzhető lenne egészséges életmód és táplálkozás alkalmazásával.
Policisztás petefészek (ovarium) szindróma (PCOS)
Policisztás petefészek szindróma esetén a betegek 50-70%-ánál inzulinrezisztencia állapítható meg, függetlenül a nők testtömegindexétől (BMI-body mass index). Átlagos nők körében 7,8 % a csökkent cukorérzékenység (IGT-impaired glucose tolerance), PCOS-s páciensek esetében közel 40 %-os. Az inzulinrezisztenciás, PCOS-s nők 80%-a lesz diabéteszes 5 év alatt (8).
Összefügg ez a kórkép a testsúllyal?
A PCOS-ben szenvedő lányok nagy része elhízott, és köztük 50%-ban megjelenik a vér magas inzulinszintje, és a sejtek inzulinérzéketlensége. A normál testsúlyú PCOS-ok között 10-20% az inzulinrezisztens. Az elhízás tovább rontja a PCOS-t, míg a fogyás és a mozgás javítja az inzulinérzéketlenséget, de a normális súlyú PCOS-sok is folyamatos ellenőrzésre, kezelésre szorulnak. Ha hosszú ideig kezeletlen ez az anyagcsere elváltozás, akkor nemcsak a teherbe eséssel lehet gond, hanem a korai érelmeszesedéssel és a thrombózis hajlammal is. A kezelőorvosok ezért gyakran javasolnak olyan gyógyszert, mely a cukorbetegségben használatos. Az inozitol nevű táplálék kiegészítőről is kimutatták, hogy folyamatos szedésével a PCOS jól karban tartható.
Milyen nőket fenyeget a PCOS?
A családon belüli halmozódás nagy, így bizonyosan van a betegség hátterében örökletes tényező is. Napjainkban kiterjedt kutatásokat folytatnak a környezeti ártalmak és a PCOS összefüggéseinek feltárására. Szóba kerültek bizonyos csomagolóanyagok, melyek mikrohullámú sütőkben olyan káros anyagok felszabadulását okozzák, mely hatással lehet a betegségre.
Sok PCOS szülő hozza a lányát a nőgyógyászhoz, endokrinológushoz, rendszertelen menstruáció és szőrösödés miatt. Így korábban megkezdődhet a kezelés.
Az inzulinrezisztencia új koncepciója
Hagyományosan az inzulinrezisztencia a máj, az izomszövet és a zsírszövet inzulin iránti csökkent érzékenységét jelentette. Az elmúlt két évtized tudományos kutatásai alapján derült fény az agy inzulinrezisztenciájára. Így jelenleg, az inzulinrezisztencia az agy, az izomszövet, a máj és a zsírszövet csökkent inzulinérzékenységét jelenti (1).
Inzulinrezisztencia mérésének lehetőségei (1, 9)
Éhgyomri plazmainzulin és éhgyomri vércukorszint hányadosa: ha a tört értéke növekszik, akkor nagyobb mennyiségű inzulinra van szükség az éhgyomri vércukorszint eléréséhez.
Terheléses vércukorvizsgálat (OGTT, orális glükóz tolerancia teszt): 75 g szőlőcukor elfogyasztásakor nemcsak a vércukorszinteket mérik, hanem párhuzamosan inzulinszintet is néznek. Minél nagyobb az inzulinválasz, annál nagyobb az inzulinrezisztencia. Eredményét befolyásolhatja a felszívódás és a bélhormonok.
HOMA (homeostatic model assessment)-index: a moláris egységben kifejezett éhgyomri vércukor és az éhgyomri inzulin szorzatából számolandó, úgy, hogy ezt a szorzatot elosztják 22,5-del. Inzulinrezisztencia-hajlamra utalhat, ha ez az index 2 fölött van, ha pedig az érték meghaladja a 4-et, már inzulinrezisztenciáról van szó.
Szakorvosok egyéb vizsgálatokat is végezhetnek: intravénás glükózterhelés, inzulintolerancia-teszt, inzulinszupresszós teszt, stb.
Inzulinrezisztencia gyógyszeres kezelése
Inzulinrezisztencia kezelésére jelenleg nincsen Magyarországon törzskönyvezett gyógyszer, bár számos közlemény szerint hatékony lenne metformin alkalmazása. Kérhető azonban az „indikáción túli gyógyszerrendelés”. A metformin a 2-es típusú cukorbetegség kezelésekor elsőként adandó gyógyszer. Kétféle módon szabályozza a vércukorszint alakulását. Gátolja, hogy a májból glükóz szabaduljon fel és kerüljön a vérbe, ugyanakkor növeli az izom- és zsírsejtek inzulinérzékenységét (10,11).
Az Egyesült Államokban tanulmányozták a metformin hatékonyságát inzulinrezisztens betegeknél. Az eredmények szerint a metformin 31%-kal csökkentette a 2-es típusú cukorbetegség kialakulásának kockázatát. (Ugyanakkor tapasztalták, hogy még ennél is hatékonyabb az életmód terápia, vagyis a megfelelő étrend és mozgás.) Az Amerikai Diabétesz Társaság (ADA) ajánlása szerint a metformin az egyetlen olyan gyógyszer, mely alkalmas a 2-es típusú cukorbetegség megelőzésére is (11).
Az inzulinrezisztencia és az életmód terápia
 Az életmód terápia két eleme az étrend, és a mozgás. Túlsúly esetén, az inzulinrezisztencia ellen kedvező módon hat a mozgás, és a fogyás. A napi energiaigényt számos tényező befolyásolja, amin nem változtathatunk (pl. életkor, nem), de van olyan tényező is, ami rajtunk múlik, és ez a mozgás.
Az életmód terápia két eleme az étrend, és a mozgás. Túlsúly esetén, az inzulinrezisztencia ellen kedvező módon hat a mozgás, és a fogyás. A napi energiaigényt számos tényező befolyásolja, amin nem változtathatunk (pl. életkor, nem), de van olyan tényező is, ami rajtunk múlik, és ez a mozgás.
Ha testtömeg csökkentésre van szükség, elég mindössze kb. 500 kcal-val kevesebbet enni, mint amennyi a szervezet igénye. A tényleges energiaigény számos módon meghatározható – energia kalkulátor, alapanyagcsere és fizikai aktivitás szorzó kiszámolásával (kérhető dietetikus segítsége is) -, de alkalmazható energiabecslés is. Ha normál testalkatú egyéneknek kb. 30 kcal/testtömegkg az energia igénye, akkor lehet fogyni 20-25 kcal/ttkg energia mennyiséggel is (6). Pl. 70 kg esetén, 1400-1750 kcal-val. Az ennél alacsonyabb energiatartalmú „kúrák” után nagy a visszahízás veszélye. Ideálisabb, ha fél-egy év alatt a túlsúlyosak az aktuális testtömegük 5-10%-át fogyják le. Nem fogyókúrával, hanem egészségesebb életmóddal (1, 3, 5, 6, 12). Ezzel elérhető, hogy a szénhidrátanyagcsere javul, az inzulinérzékenység 30-60%-kal nő (1).
Az energiát adó tápanyagok aránya inzulinrezisztencia esetén hasonló összetételben ajánlott, mint cukorbetegség esetén. A cukorbetegeknek szóló ajánlás szerint – az egészséges felnőtt lakossághoz hasonlóan – az energia százalékos megosztás: 15-20% fehérje, 30% zsír, 50-55% szénhidrát (12). Ilyen összetételben 1400 kcal esetén a javasolt szénhidrátmennyiség 170-188 g.
Az ADA diétás ajánlása szerint „nincs minden diabéteszes számára ideális szénhidrát-fehérje-zsír arányú étrend” (13). Így a naponta elfogyasztható szénhidrát mennyiség mellett túlsúlyosok esetében lényeg a lassúbb mértékű, de tartós fogyás, egyénre szabott energiamennyiséggel.
Ha az orvos másképpen nem rendeli, a javasolt szénhidrátmennyiség nőknél naponta 140-180 g, férfiaknál 160-200 g. Elhízás mértéke (30 kg/m² feletti BMI) szerint az orvos rendelhet – folyamatos ellenőrzés mellett – 20 kcal/ttkg alatti energiatartalmú étrendet is. Ebben az esetben is javasolt legalább 130 g szénhidrát fogyasztása a ketózis megelőzésére (14). Normális testtömeg esetén az energiamennyiség annyi, amennyit az egyén fizikai aktivitása igényel.
 Az energiamennyiségen túl lényegesebb mind a cukorbetegség, mind az inzulinrezisztencia esetén az összetétel. Előtérbe került a szénhidrátmennyiségen belül az alacsony glikémiás indexű (GI) szénhidrátok fogyasztása, és szív- és érrendszerre való kedvező hatása miatt javasolt a mediterrán összetételű diéta (1, 3, 5, 6, 8, 12, 15). Ha a mediterrán étrend szénhidrátforrásait összevetjük a GI táblázattal, azt tapasztaljuk, hogy az 50% alatti – elsősorban ajánlott élelmiszerek – tartományában találhatók. A glikémiás indexet kedvezően befolyásolja kíméletes konyhatechnika: „ressre” („al dente”) főzött durum tészta, „ressre” párolt, vagy nyers zöldségek.
Az energiamennyiségen túl lényegesebb mind a cukorbetegség, mind az inzulinrezisztencia esetén az összetétel. Előtérbe került a szénhidrátmennyiségen belül az alacsony glikémiás indexű (GI) szénhidrátok fogyasztása, és szív- és érrendszerre való kedvező hatása miatt javasolt a mediterrán összetételű diéta (1, 3, 5, 6, 8, 12, 15). Ha a mediterrán étrend szénhidrátforrásait összevetjük a GI táblázattal, azt tapasztaljuk, hogy az 50% alatti – elsősorban ajánlott élelmiszerek – tartományában találhatók. A glikémiás indexet kedvezően befolyásolja kíméletes konyhatechnika: „ressre” („al dente”) főzött durum tészta, „ressre” párolt, vagy nyers zöldségek.
A tápanyagok arányának elmozdulását indokolja az is, hogy mind a mediterrán, mind a Harvard Egyetem által összeállított táplálkozási piramisban jelentős szerepet kapott az olajos magvak, préselt olajok, szárazfőzelék ajánlása is a zöldségek, gyümölcsök és rostos gabona mellett (15). Néhány tanulmányból az derült ki, hogy a 40%-os zsírarány nem befolyásolta jelentősebben az inzulinérzékenységet. Viszont a telített zsírok egyszeresen telítetlen zsírsavakkal történő helyettesítése az inzulinérzékenység jelentős javulását eredményezheti (1).
Magas telített zsírsav tartalmú: kókuszolaj/kókuszzsír (92%), vaj (68%), pálma(mag)olaj (50%), sertészsír (45%).
Egyszeresen telítetlen zsírsavakban gazdag: olívaolaj (76%), repceolaj (62%), földimogyoró olaj (47%).
A szénhidrátmennyiségen belül kerülendő a finomított cukor, méz, javasoltak az alacsonyabb glikémiás indexű szénhidrát források: zöldségek, főzelékfélék, gyümölcsök egy része, durum tészta, rostos gabonatermékek, savanyított tejtermékek.
Mért mennyiségben fogyaszthatók a magas szénhidráttartalmú lisztes áruk, rizs, burgonya, tehát a keményítő tartalmú szénhidrátok. De ezek között előnyösebb összetételű:
- a teljes őrlésű liszt, mint a hagyományos fehér liszt
- barna rizs, mint a hagyományos rizs
- durum tészta, vagy rostot nagyobb mennyiségben tartalmazó tésztaféleség, mint a 4-8 tojással és fehér liszttel készült termékek
- burgonya helyett a csicsóka, de sajnos egész évben nem megoldható a fogyasztása, így a burgonyát érdemes zöldségekkel „vegyes köret”-ként fogyasztani
Magasabb a glikémiás indexe a puffasztott gabonatermékeknek, és extrudált kenyereknek is, de ezekből könnyebb mérsékelt mennyiséget fogyasztani.
Fehérje bevitelnél kívánatos, hogy az összbevitel legalább 50%-a növényi eredetű legyen (gabona, hüvelyesek), mivel az állati eredetű fehérjék bomlástermékeinek kiválasztása megterheli a vesét, fokozhatja az albuminürülést. Túlsúly esetén a többletfehérje plusz energiát is jelent a szervezet számára, így a fehérjékben bő étrend ezért sem ajánlott (3, 15). Kevésbé ismert tény, hogy 2-es típusú cukorbetegeknél – akiknél az inzulinrezisztencia a betegség kiváltó oka – a fehérjékben levő egyes aminosavak fokozzák az inzulin-elválasztást (13, 15).
A túlzott konyhasó (NaCl) bevitelnek inzulinérzékenységet csökkentő hatása van (1), ezért érdemes ügyelni a napi konyhasó fogyasztásra is. Magas sótartalma lehet az ipar által előállított termékeknek (felvágottak, kenyér, péksütemények stb).
Röviden összegezve, az inzulinrezisztencia esetén javasolt étrend:
Előnyben részesülnek az alacsony glikémiás indexű szénhidrátforrások: zöldségek, főzelékfélék, egyes gyümölcsök, olajos magvak (napi maximum 2-3 dkg), szárazhüvelyesek (pl. lencse, szárazbab), savanyított tejtermékek, durum tészta. Rendszeres fogyaszthatók: teljes kiőrlésű gabonatermékek, préselt olajok, zsírszegény tejtermékek, mérsékelt mennyiségben sovány húsok, burgonya, tej (naponta fél liter, 2-3 részletben), heti 2-3 alkalommal tengeri halak. Kerülendők a szőlőcukor, finomított cukor, méz, „fehér” (gabonahéjat nem tartalmazó) liszt és rizs, és az ezekből készült élelmiszerek. Érdemes ügyelni a napi konyhasó bevitelre is.
Felhasznált irodalom:
1. Halmos T., Kautzky L., Suba I.: Mítosz vagy valóság? A metabolikus szindróma legújabb szemlélete, Tudomány Kiadó, Budapest, 2011
2. (CentrumLab, 2016. január)
3. Winkler G. (szerk): Diabetológia a háziorvosi gyakorlatban, SpringMed Kiadó, Budapest, 2012
4. Jermendy Gy.: Tényeken alapuló cukorbeteg-gondozás Medicina Kiadó, Budapest, 2005
5. Halmos T.: Metabolikus szindróma, Az összetett anyagcserezavar megelőzése és kezelése, SpringMed Kiadó, Budapest, 2008
6. Fövényi J., Gyurcsáné K. I.: GI-diéta, Optimális fogyás cukorbetegeknek és fogyni vágyóknak, SpringMed Kiadó, Budapest, 2014
7. (Kockázat alapú diabétesz szűrés felnőtteken – Findrisk, 2016. január)
8. (Táplálkozási Akadémia Hírlevél, 2016. január)
9. (Hazipatika.com, 2016. január)
10. (Elitmed.hu, 2016. január)
11. (Igenx.hu, 2016. január)
12. Diabetologia Hungarica 2014, XXII. évfolyam, Supplementum 1. (Magyar Diabetes Társaság szakmai irányelve 2014) 22-25. oldal
13. Bíró A.: Az Amerikai Diabétesz Szövetség (ADA) evidenciákon alapuló legújabb ajánlásai a cukorbetegek oktatásához, Új Diéta, 2015, XXIV. évfolyam 2-3.szám, 24-25. old.
14. (TodaysDietetitian.com, 2016. január)
15. Fövényi J., Gyurcsáné K. I.: Cukorbetegek nagy diétáskönyve, SpringMed Kiadó, Budapest 2015
(Forrás: MDOSZ)